A artrose é unha enfermidade caracterizada pola destrución gradual da articulación debido ao desenvolvemento de cambios dexenerativos nos tecidos. Segundo a OMS, cada décimo habitante do planeta enfróntase a este problema. Despois de 50 anos, o risco de desenvolver a enfermidade é de aproximadamente o 30% e aos 70 anos alcanza o 80-90%.
información xeral
A artrose é un proceso crónico a longo prazo que afecta non só ás articulacións. A medida que avanza, os cambios distróficos e dexenerativos tamén afectan ao aparello auxiliar. No proceso, o paciente enfróntase a inflamación da cartilaxe e do tecido óseo, a cápsula da articulación e a bursa periarticular, así como os músculos, ligamentos e tecido subcutáneo en contacto con eles.
Independentemente da localización, o proceso patolóxico segue un único esquema. En primeiro lugar, no grosor do tecido, o equilibrio entre os procesos de crecemento e destrución da cartilaxe pertúbese e o equilibrio cambia a favor da distrofia e o desenvolvemento inverso (dexeneración). Neste momento, prodúcense cambios na microestrutura da cartilaxe que son imperceptibles para o ollo, o que leva ao seu adelgazamento e agrietamento.
A medida que a enfermidade avanza, a articulación perde a elasticidade e faise máis densa. Isto reduce a súa capacidade de absorción, a taxa de dano nos tecidos aumenta constantemente debido ás vibracións e aos microtraumas durante o movemento. O adelgazamento da capa cartilaxinosa provoca o crecemento activo das estruturas óseas, como resultado das cales aparecen puntas e saíntes na superficie lisa da articulación: desenvólvese a artrose. Os movementos fanse máis limitados e dolorosos. Desenvólvense espasmos dos músculos que rodean a zona afectada, agravando a dor e deformando o membro.
Etapas da enfermidade
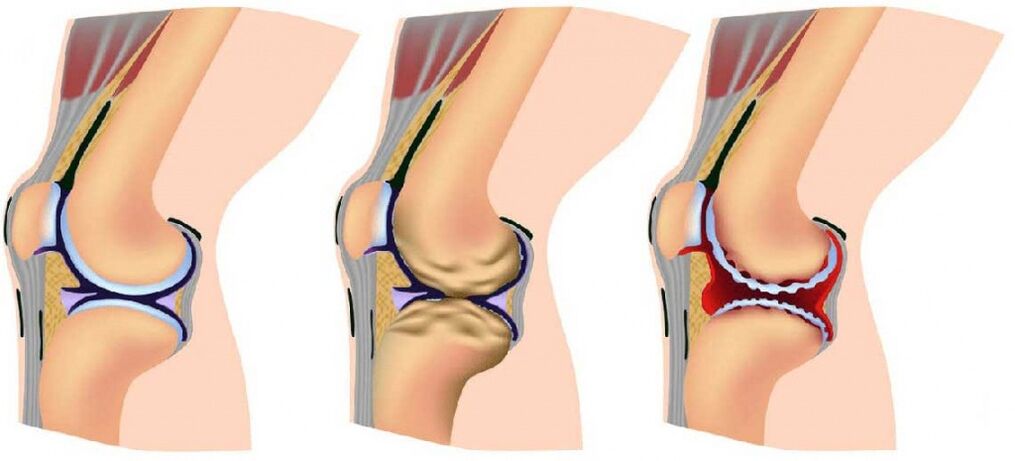
A artrose das articulacións desenvólvese gradualmente e no proceso hai tres etapas sucesivas que determinan a gravidade da enfermidade:
- Etapa 1: a patoloxía non se detecta en raios X nin ecografía, con todo, os procesos de destrución xa comezaron; a composición do fluído articular cambia, polo que os tecidos reciben menos nutrientes e fanse máis sensibles; o aumento do estrés na zona afectada provoca inflamación (artrite) e dor;
- O estadio 2 caracterízase pola destrución activa do tecido cartilaxinoso e aparecen espiñas e crecementos óseos ao longo dos bordos da área articular (a área de contacto entre as superficies); neste momento, as dores fanse habituais e os procesos inflamatorios son máis fortes ou máis débiles; periodicamente obsérvanse espasmos dos músculos asociados á articulación;
- Etapa 3: as áreas de destrución afectan a case toda a superficie da cartilaxe, a área articular está deformada, o membro afectado desvíase do seu eixe; o rango de movemento diminúe e os ligamentos debilitanse e quedan curtos.
Algúns expertos tamén identifican a etapa IV do desenvolvemento da artrose. Caracterízase pola inmobilidade case completa da articulación.
Vistas
Dependendo da causa da enfermidade, distínguense a artrose primaria e secundaria. No primeiro caso, a patoloxía xorde de forma independente no contexto do complexo impacto dos factores predisponentes. A forma secundaria é consecuencia doutras enfermidades e divídese nos seguintes grupos:
- danos nas articulacións causados por trastornos metabólicos ou enfermidades endócrinas (gota, diabetes mellitus, acromegalia, hiperparatiroidismo);
- destrución asociada a patoloxías conxénitas (enfermidade de Paget, luxación conxénita da cadeira, escoliose, hemofilia, etc. );
- artrose postraumática, que xurdiu no contexto de fracturas, fisuras, procesos necróticos ou operacións cirúrxicas, así como derivadas das peculiaridades da profesión.
A clasificación máis demandada de artrose, dependendo da localización do proceso patolóxico:
- gonartrose: dano no xeonllo, unha das variedades da cal é a artrose palet-femoral: destrución da articulación entre o fémur e a rótula;
- artrose da articulación do nocello: prodúcese no fondo dunha carga pesada e lesións frecuentes;
- artrose das articulacións do pé: a máis afectada é o dedão gordo na unión co pé; a lesión desenvólvese no contexto da gota ou hallux valgus;
- a artrose do ombreiro caracterízase por unha lesión do ombreiro e adoita ocorrer a unha idade nova no contexto do aumento da actividade física (cargadores, atletas, construtores);
- coxartrosis: lesión da articulación da cadeira; pode ser unilateral e bilateral e é unha das causas máis comúns de discapacidade en persoas maiores de 50 anos;
- artrose vertebral: destrución dos discos cartilaxinosos entre as vértebras, afectando a miúdo á columna cervical e lumbar;
- artrose das articulacións da man: as articulacións dos dedos son máis frecuentemente afectadas, as mulleres na menopausa son especialmente susceptibles á patoloxía;
- artrose da articulación temporomandibular: ocorre bastante raramente, a maioría das veces no contexto da inflamación crónica por maloclusión ou próteses inadecuadas;
- Artrose do cóbado: unha forma rara da enfermidade máis comunmente asociada a lesións nesta área.
Razóns para o desenvolvemento
O principal factor no desenvolvemento da artrose é a discrepancia entre a carga experimentada e a capacidade da articulación para soportar esta carga. Agudo ou crónico, este proceso leva inevitablemente á destrución de tecidos.
A lista de razóns que aumentan o risco de desenvolver artrose en calquera localización inclúe:
- herdanza;
- patoloxía endócrina (diabetes mellitus);
- lesións do aparello articular: contusións, luxacións, fracturas ou gretas nos ósos dentro da bolsa articular, roturas completas ou parciais dos ligamentos, feridas penetrantes;
- aumento da tensión regular nas articulacións asociadas á profesión;
- obesidade;
- hipotermia;
- enfermidades inflamatorias postergadas das articulacións: artrite aguda, tuberculose, etc;
- enfermidades do sangue nas que a miúdo se producen hemorraxias nas articulacións (hemofilia);
- cambios bruscos nos niveis hormonais (embarazo, menopausa);
- trastornos circulatorios locais por aterosclerose, varices, tromboflebitis, etc . ;
- enfermidades autoinmunes (artrite reumatoide, lupus eritematoso sistémico, etc. );
- displasia do tecido conxuntivo (patoloxía conxénita, acompañada, entre outras cousas, dunha excesiva mobilidade articular);
- patoloxías conxénitas do sistema músculo-esquelético (pés planos, displasia ou luxación conxénita da articulación da cadeira, etc. );
- idade superior a 45-50 anos (un aumento dos riscos está asociado a unha diminución da síntese de coláxeno);
- osteoporose (perda ósea);
- intoxicación crónica do corpo (incluíndo sales de metais pesados, drogas, alcol);
- intervencións cirúrxicas nas articulacións.
Síntomas
Os síntomas da artrose practicamente non dependen da súa causa e localización, xa que os cambios nas articulacións seguen o mesmo escenario. A enfermidade desenvólvese gradualmente e comeza a manifestarse, xa cando a cartilaxe está bastante danada.
Un dos primeiros signos de problemas é un cruce na zona de problemas cando se move. Ocorre con máis frecuencia cando se afecta o xeonllo ou o ombreiro. Ao mesmo tempo, unha persoa pode sentir unha lixeira diminución da mobilidade despois da inactividade prolongada, por exemplo, pola mañá.
Cando se lles pregunta que síntomas apareceron coa artrose, a maioría dos pacientes teñen nome por dor. Ao principio, insignificante e débil, gradualmente vai gañando forza, sen permitir o movemento normal. Dependendo da etapa e localización da patoloxía, unha persoa pode sentir:
- dores iniciais: prodúcense durante os primeiros movementos despois da inactividade prolongada da articulación e asócianse á formación dunha fina película de tecido destruído na superficie da cartilaxe; despois do comezo do traballo, a película móvese e o malestar desaparece;
- dor durante un esforzo físico prolongado (de pé, camiñando, correndo, etc. ): aparecen debido a unha diminución das propiedades de absorción de choques da articulación;
- dores meteorolóxicas: provocadas pola baixa temperatura, humidade, cambios na presión atmosférica;
- dores nocturnas: asociadas a conxestión venosa e aumento da presión arterial no interior dos ósos;
- bloqueo articular: dor aguda e intensa asociada á infracción dun anaco de cartilaxe ou óso situado na cavidade articular.
A medida que se desenvolve a artrose, os síntomas fanse máis notables, o paciente nota os seguintes signos:
- un aumento da rixidez matutina;
- intensificación e aumento da duración da dor;
- diminución da mobilidade;
- deformación da articulación debido ao crecemento óseo;
- deformación dos ósos e tecidos circundantes: o proceso é claramente visible nas extremidades e nos dedos, que se fan notablemente curvados.
Cando a inflamación se xunta, a zona afectada hincha, vólvese vermella e quéntase ao tacto. Premer sobre el provoca un forte aumento da dor.

Análises e diagnósticos
Un cirurxián ortopédico diagnostica a artrose. Realiza unha enquisa detallada do paciente para identificar as queixas e a anamnesis. O doutor pregunta en detalle sobre o momento da aparición dos primeiros signos e a rapidez do seu desenvolvemento, as lesións e enfermidades sufridas, a presenza destes problemas nos familiares.
Unha proba de sangue xeral permítelle identificar o proceso inflamatorio que adoita acompañar a artrose.
O principal método de diagnóstico é a radiografía. Os seguintes signos están ben visualizados na imaxe:
- estreitamento do espazo conxunto;
- cambiar os contornos dos ósos en contacto;
- estrutura ósea rota na zona afectada;
- crecementos óseos (osteófitos);
- curvatura do eixe do membro ou do dedo;
- subluxación da articulación.
Para un diagnóstico máis detallado pódese asignar o seguinte:
- tomografía computarizada (TC);
- imaxe por resonancia magnética (RM);
- Ecografía articular;
- artroscopia (exame interno da cavidade articular mediante unha cámara inserida a través dunha pequena punción);
- gammagrafía (avaliación do estado dos ósos e do metabolismo neles mediante a introdución de radiofármacos).
Se se sospeita dun carácter secundario da enfermidade, prescríbense as probas e consultas axeitadas de especialistas estreitos.
Tratamento da artrose das articulacións
A elección dun método para tratar a artrose das articulacións depende da causa da enfermidade, a súa etapa e os síntomas. No arsenal de médicos hai:
- medicamentos;
- tratamento sen drogas;
- técnicas cirúrxicas.
Ademais, o paciente está obrigado a seguir unha dieta rigorosa e axustes de estilo de vida para minimizar os danos nas articulacións.
Tratamento farmacolóxico
A prescrición de medicamentos para a artrose ten dous obxectivos principais:
- eliminación de dor e inflamación;
- restauración do tecido da cartilaxe ou, polo menos, deter unha maior dexeneración.
Para aliviar o estado do paciente, utilízanse varios tipos de medicamentos:
- antiinflamatorios non esteroides en forma de comprimidos, inxeccións, ungüentos ou supositorios; alivian ben a dor e a inflamación;
- hormonas (corticoides): indicadas para dor intensa e, a maioría das veces, inxéctanse directamente na cavidade articular;
- outros analxésicos, por exemplo, antiespasmódicos: axudan a reducir os niveis de dor relaxando os músculos;
É importante lembrar: todo tipo de analxésicos úsanse só para aliviar o estado do paciente. Non afectan o estado da cartilaxe e, cun uso prolongado, aceleran a súa destrución e provocan efectos secundarios graves.
Os principais medicamentos para a restauración das articulacións na actualidade son os condroprotectores. Contribúen á saturación da cartilaxe con nutrientes, paran a monetización e inician os procesos de crecemento celular. Os fondos teñen un efecto só nas fases inicial e media do desenvolvemento da enfermidade e están suxeitos a un uso regular a longo prazo.
Para mellorar o efecto dos condroprotectores, axudan os medicamentos que melloran a microcirculación nos tecidos e axentes antienzimáticos. Os primeiros proporcionan un bo subministro de osíxeno e nutrientes á zona afectada, mentres que os segundos retardan os procesos de destrución de tecidos.
A selección de medicamentos específicos, a súa dosificación e o modo de administración é responsabilidade do médico.
Tratamento sen drogas
O tratamento sen drogas inclúe as seguintes técnicas:
- fisioterapia:
- terapia de ondas de choque: destrúe o crecemento óseo e estimula a circulación sanguínea a través da exposición a ultrasóns;
- electromiostimulación automatizada: exposición a impulsos eléctricos para estimular a contracción muscular;
- ultrafonoforese: exposición a ultrasóns en combinación co uso de drogas;
- ozonoterapia: a introdución dunha mestura especial de gases na cápsula articular;
- fisioterapia;
- mecanoterapia: terapia de exercicios co uso de simuladores;
- estirar as articulacións para reducir o estrés;
- masaxe.
Cirurxía
Na maioría das veces, a axuda dun cirurxián é necesaria nas etapas graves da enfermidade. Dependendo da localización do proceso patolóxico e do grao de dano, pódese asignar o seguinte:
- pinchazo: pinchazo da articulación coa eliminación de parte do fluído e, se se indica, a administración de medicamentos;
- osteotomía correctiva: eliminación dunha parte do óso, seguida da fixación nun ángulo diferente para aliviar a carga da articulación;
- endopróteses: substitución dunha articulación danada por unha prótese; úsase en casos extremadamente avanzados.
Artrose en nenos
A artrose considérase unha enfermidade de anciáns, pero tamén pode ocorrer en nenos. As causas máis comúns de patoloxía son:
- patoloxía conxénita do tecido conxuntivo;
- feridas graves;
- herdanza;
- trastornos metabólicos e o traballo das glándulas endócrinas;
- trastornos ortopédicos (pés planos, escoliose, etc. );
- sobrepeso.
A artrose infantil rara vez vai acompañada de síntomas graves: a dor adolece na natureza e a rixidez e a limitación da función están practicamente ausentes. Detéctanse cambios dexenerativos en raios X, resonancia magnética e ecografía. No proceso de tratamento úsanse os mesmos medios que nos adultos. Préstase a máxima atención á terapia de exercicio e á fisioterapia, xa que desde pequenos son especialmente eficaces. Sen tratamento, a enfermidade convértese tarde ou cedo nun estadio avanzado cunha completa perda de mobilidade.
Dieta
A dieta é un dos factores máis importantes no tratamento da artrose. Se tes un exceso de peso, debes reducilo para reducir o estrés nas articulacións. Neste caso, prescríbese unha dieta equilibrada cun déficit calórico. Independentemente do índice de masa corporal, os médicos recomendan abandonar completamente:
- hidratos de carbono rápidos (azucre, sobremesas, fariña);
- bebidas alcohólicas;
- especias;
- leguminosas;
- té e café fortes;
- alimentos excesivamente graxos e picantes.
Os alimentos enlatados e os seus subprodutos non están excluídos, pero son significativamente limitados, así como o sal. A nutrición ideal para a artrose inclúe:
- carnes magras;
- peixe e marisco;
- ovos;
- produtos lácteos;
- aceites vexetais de linhaça e oliva;
- verduras e froitas, unha gran cantidade de verduras;
- cereais con moderación, pasta de trigo duro;
- produtos cun alto contido de coláxeno (caramelos de gelatina, aspic, marmelada).
Profilaxe
A artrose é máis fácil de previr que de curar. Para manter as articulacións saudables durante os próximos anos, recoméndase:
- vivir un estilo de vida activo;
- faga exercicios regularmente e visite a piscina;
- comer ben, consumir suficiente omega-3 e coláxeno;
- non exceda a norma do IMC;
- levar zapatos cómodos.
Se a enfermidade se diagnostica nun estadio inicial, recoméndase someterse regularmente a un tratamento de spa, así como excluír os factores de risco profesionais: pé prolongado, levantamento de pesas, vibracións.
Consecuencias e complicacións
A artrose progresa moi lentamente. Cando se cumpren as receitas do médico, o seu curso ralentiza significativamente, o que lle permite manter a mobilidade articular durante moito máis tempo. Consecuencias irreversibles desenvólvense sen tratamento:
- deformidade grave da articulación;
- diminución da mobilidade ata a súa perda completa (anquilose);
- acurtamento do membro (con dano no xeonllo ou articulación da cadeira);
- deformación dos ósos, curvatura dos membros e dos dedos.
Previsión
O prognóstico para a artrose depende da forma da enfermidade, do seu grao e da calidade do tratamento. A patoloxía é unha das causas máis comúns de discapacidade e, en casos avanzados, a capacidade de moverse e o autocoidado. Con lesións graves nas articulacións do xeonllo e da cadeira, o paciente recibe o primeiro ou segundo grupo de discapacidade (dependendo do estadio e extensión da lesión).















































